Interdisziplinäres Pankreaszentrum
 Generell werden Bauchspeicheldrüsentumore in gutartige und bösartige und anhand der ursprünglichen Funktionen der entarteten Zellen unterschieden. Es gibt demnach Tumore, die von den für die Verdauung zuständigen Teilen der Bauchspeicheldrüse ausgehen (enzymproduzierendes, exokrines Pankreas) und Tumore, die von den für die Blutzuckerregulation zuständigen Teilen der Bauchspeicheldrüse, den Inselzellen, ausgehen (hormonproduzierendes, endokrines Pankreas). Darüber hinaus gibt es die Gruppe der zystischen Bauchspeicheldrüsentumore.
Generell werden Bauchspeicheldrüsentumore in gutartige und bösartige und anhand der ursprünglichen Funktionen der entarteten Zellen unterschieden. Es gibt demnach Tumore, die von den für die Verdauung zuständigen Teilen der Bauchspeicheldrüse ausgehen (enzymproduzierendes, exokrines Pankreas) und Tumore, die von den für die Blutzuckerregulation zuständigen Teilen der Bauchspeicheldrüse, den Inselzellen, ausgehen (hormonproduzierendes, endokrines Pankreas). Darüber hinaus gibt es die Gruppe der zystischen Bauchspeicheldrüsentumore.
Gutartige Tumore der Bauchspeicheldrüse sind relativ selten und zeichnen sich durch ein wucherndes Wachstum aus, das allerdings im Gegensatz zum bösartigen Tumor nicht in umliegende Organe wächst und keine Metastasen in ferne Organe streut. Diese zerstörende Eigenschaften der weitaus häufiger vorkommenden bösartigen Tumore der Bauchspeicheldrüse gilt insbesondere für das von den Gangzellen der Bauchspeicheldrüse ausgehende duktale exokrine Pankreaskarzinom, das 90% aller bösartigen Pankreaskarzinome ausmacht.
Es gibt jedoch noch eine Reihe anderer seltener bösartiger Tumore der Bauchspeicheldrüse wie z.B. Zystadenokarzinome oder das Azinuszellkarzinom. Sehr selten finden sich in der Bauchspeicheldrüse Tumore des Binde- oder Nervengewebes sowie Metastasen anderer bösartiger Tumoren.
Die endokrinen Drüsen des Pankreas produzieren Hormone, die bei der Regulierung der Blutzuckerspiegels eine entscheidende Rolle spielen (ausführlicher hier). Ein komplizierter Regelmechanismus führt dazu, dass bei einem gesunden Menschen immer die richtige Hormonmenge - oft auch angepasst an die Lebensgewohnheiten - gebildet und ins Blut abgegeben wird. Wenn nun hormonbildende Zellen entarten, wird entweder zu viel oder zu wenig dieses Botenstoffes gebildet und der Regelmechanismus gestört sein.
Durch unterschiedliche äußere Einflüsse oder Veränderungen des genetischen Codes können sich hormonbildende Zellen verändern. Endokrine Tumore sind zumeist gut differenzierte Tumore, die nur langsam wachsen und daher als gutartig einzustufen sind. Allerdings gibt es auch endokrine Tumor, die sich wie bösartige Tumore verhalten und in umliegende Organe einwachsen und Absiedlungen in entfernten Organen bilden.
Die endokrinen Tumore lassen sich weiterhin in Hormon-inaktive und Hormon-bildende Tumore einteilen, die etwa den gleichen Anteil haben. Beide Typen werden aufgrund gewisser Ähnlichkeiten mit den Nervenzellen auch neuroendokrine Tumore genannt.
Anders als die Hormon-inaktiven neuroendokrinen Tumore, können die Hormon-produzierenden Tumore je nach sezerniertem Botenstoff weiter eingeteilt werden:
A. Insulinom
Das Insulinom ist der häufigste hormonproduzierende Tumor der Bauchspeicheldrüse. Er bildet unreguliert Insulin, was zu einem niedrigen Blutzuckerspiegel führt. Häufige Symptome sind: Schwitzen und Zittern, Herzklopfen, Schwäche, Angst, Sehstörungen, Aggressivität, im schlimmsten Fall auch Bewusstseinsverlust. Häufig nehmen die Betroffenen Gewicht zu, weil durch den niedrigen Blutzucker ein stetiges Hungergefühl vorhanden ist. Die Lokalisation dieses Tumors, der oft sehr klein ist oder auch in Mehrzahl vorkommen kann, ist oft schwierig.
B. Gastrinom
Einen weiteren häufigen hormonproduzierenden Tumor stellt das Gastrinom dar. Der Tumor befindet sich in der Bauchspeicheldrüse; er kann aber auch in anderen Organen lokalisiert sein, z.B. im Magen oder dem Zwölffingerdarm. Er ist oft bösartig und metastasiert früh. Die Patienten leiden an Magen-Darm-Geschwüren, die durch die vermehrte Produktion des im Tumor gebildeten Hormons Gastrin entstehen, das die Magensäurebildung anregt.
C. VIPom und Glukagonom
Das VIPom und Glukagonom sind seltene Tumore. Beide finden sich häufig im Bereich der Bauchspeicheldrüse. Das Glukagonom verursacht die gleichen Anzeichen wie Diabetes mellitus, weil das vermehrt produzierte Glukagon zu einer Erhöhung des Blutzuckers führt. Außerdem haben diese Patienten häufig noch Veränderungen an der Haut.
Das Verner-Morrison-Syndrom entsteht, wenn in einem endokrinen Tumor VIP (vasoaktives intestinales Polypeptid) gebildet wird. Dieses Hormon regt die Sekretion des Dünndarmes und des Pankreas an und führt unkontrolliert produziert zu wässrigen Durchfällen, Kalium-Salz-Mangel und einem Chloriddefizit im Sekret des Magen-Darm-Traktes. Es entsteht eine ausgeprägte Übersäuerung des Körpers. In allen Fällen ist die Identifikation und Lokalisation des Tumors schwierig. Auch kleine Tumore bilden sehr frühzeitig Metastasen, so dass eine begleitende Chemotherapie neben der symptomatischen Behandlung nötig wird.
D. Andere endokrine Tumore
Wie oben beschrieben gibt es endokrine Tumore, die keine messbaren Hormone produzieren und deshalb schwierig zu diagnostizieren sind. Andererseits ist ihr Wachstumsverhalten und der Metastasierungstyp anders als das häufige, exokrine Pankreaskarzinom, so dass ein anderes chirurgisches Vorgehen und ggf. eine andere Strahlen- und Chemotherapie notwendig sind.
E. Multiple Endokrine Neoplasie
Bei manchen Patienten mit einem vererblichen Gendefekt kommen neuroendokrine Pankreastumore in Kombination mit endokrinen Tumoren in anderen Organen wie z.B. der Nebenschilddrüse oder der Nebenniere vor. Hierbei handelt es sich um die so genannte multiple endokrine Neoplasie. Da diese Erkrankung vererblich ist, sind häufig mehrere Generationen betroffen. In diesen Fällen kann eine genetische Untersuchung Aufschluss über die Grunderkrankung bringen. Betroffene Familienmitglieder müssen engmaschig kontrolliert werden, um entstehende Tumore frühzeitig zu erkennen.
Sie sind relativ selten und stellen wahrscheinlich nur ca. 1% - 5 % aller Pankreastumore dar. Ihren Namen verdanken sie ihrer hohlraumartigen Struktur (Zysten).
Diese Tumore lassen sich aufgrund geweblicher und molekularer Unterschiede weiter einteilen:
A. Intraduktale papilläre muzinöse Neoplasie (IPMN)
Dieser Tumor zeichnet sich durch schleimbildende (muzinöse) Tumorzellen aus, welche faltenartig (papillär) in den Pankreasgang wachsen. Der von den Tumorzellen produzierte Schleim kann zu einer Verlegung der Pankreasgänge führen, welche sich in der Folge hohlraumartig erweitern. Typischerweise sind Männer zwischen dem 7. und 8. Lebensjahrzehnt betroffen. IPMNs lassen sich aufgrund charakteristischer Zeichen im Computertomogramm meist erkennen. Der durch den Tumor produzierte Schleim kann darüber hinaus durch eine ERCP Untersuchung nachgewiesen werden.
IPMNs sind meist gutartig, können jedoch auch bösartig entarten. Sie entstehen meist an mehreren Stellen gleichzeitig, was die Therapie oft schwierig macht.
B. Muzinöse zystische Neoplasie (MCN)
MCNs entstehen aus schleimbildenden Zellen, die Hohlräume bilden. Anders als IPMNs betreffen sie fast ausschließlich Frauen in den Wechseljahren. Diese Tumore kommen zumeist im Schwanz der Bauchspeicheldrüse vor und treten seltener an mehreren Stellen auf. MCNs sind in den meisten Fällen gutartig (muzinöses Zystadenom), können aber auch zu einem invasiven bösartigen Tumor entarten (muzinöses Zystadenocarcinom).
C. Seröse zystische Neoplasien
Diese Tumore werden von nicht-schleimbildenden Zellen, die von Teilen des Pankreasgangsystems ausgehen, gebildet. Seröse Zystadenome sind gutartige Tumore, die meist kleinste Hohlräume (sog. Mikrozysten) bilden, welche den Tumor ein schwammähnliches Aussehen geben. Die Tumore kommen häufiger im Körper und Schwanz der Bauchspeicheldrüse als in deren Kopf vor und sind bei Frauen häufiger als bei Männern. Eine bösartige Umwandlung des Tumors ist extrem selten, so dass bei sicherer Diagnose der Gutartigkeit auf eine Operation verzichtet werden kann.
D. solider-pseudopapillärer Tumor (SPT)
Dieser seltene Tumor, der vorwiegend bei jungen Frauen vorkommt, gibt bis heute Rätsel auf, da immer noch unklar ist, aus welchen Zellen der Bauchspeicheldrüse er sich entwickelt. Die im Tumor vorkommenden Hohlräume gehen auf abgestorbene und untergegangene Tumorzellen zurück.
E. Pseudozysten
Bei Pseudozysten, die Beschwerden verursachen, ist meistens eine Operation nötig. Dabei wird die Zystenflüssigkeit in den Dünndarm abgeleitet. Dies geschieht durch eine direkte Verbindung der Zyste mit dem Darm, das heißt eine Darmschlinge wird auf eine solche Zyste genäht, damit die Zystenflüssigkeit in den Darm abfließen kann.
Ob eine Intervention notwendig ist oder eine Beobachtung zunächst ausreichend ist, hängt von den Typologien der seltenen Tumoren ab. Die derzeit empfohlene Therapie werden in den zu wählenden Abschnitten links ausführlich dargestellt. Falls es zu einer Operation kommt, gibt es die folgenden Möglichkeiten:
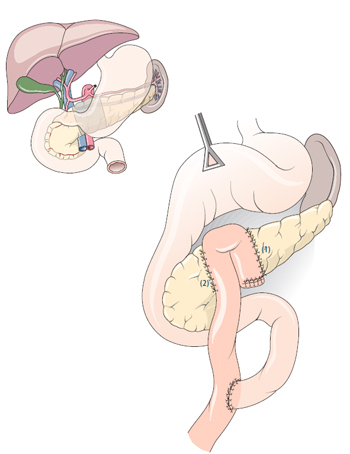
Bei seltenen gutartigen Tumoren im Bereich des Bauchspeicheldrüsenkörpers kann heutzutage auch eine organerhaltende Operation, die sogenannte Pankreassegmentresektion, durchgeführt werden. Dieses Operationsverfahren wurde von Professor Andrew Warshaw aus Boston, USA entwickelt und erhält den größten Teil der Bauchspeicheldrüse. Da aber wie erwähnt gutartige Tumore der Bauchspeicheldrüse relativ selten sind, wird dieses Operationsverfahren nicht häufig eingesetzt, weshalb es nur an spezialisierten Zentren durchgeführt werden sollte.
Bei seltenen gutartigen Tumoren der Papille (also des Ausführungsganges des Gallen und Pankreassekretes) oder bei gutartigen Tumoren (Adenomen) der Zwölffingerdarm-Schleimhaut kann mit einem relativ neuen Verfahren die Papille und ein Teil des Duodenums bzw. nur das Duodenum unter Schonung des Pankreaskopfes (Pankreaskopferhaltende Duodenumresektion) entfernt werden. Auf diese Weise werden zwar komplizierte Nahttechniken notwendig, weil der Bauchspeicheldrüsengang, der Gallengang und der Magen an den Dünndarm neu angeschlossen werden müssen, aber es gelingt, sehr organschonend zu operieren. Früher musste bei diesen Patienten die Whipple'sche Operation durchgeführt werden. Diese Operation kann nur an spezialisierten Zentren (wie z.B. dem Klinikum rechts der Isar der Technischen Universität München) durchgeführt werden.
Endokrine Pankreastumore
A. Insulinom
Die Therapie der Wahl ist die chirurgische Entfernung des Tumors aus der Bauchspeicheldrüse. Lassen sich Metastasen nachweisen und sind diese nicht zu entfernen, ist eine ergänzende Chemotherapie möglich.
B. Gastrinom
Auch hier ist die Therapie der Wahl, den Tumor zu entfernen. Bei einer Metastasierung des Gastrinoms wird versucht, durch säurehemmende Medikamente die Symptome zu lindern. Früher wurde der ganze Magen entfernt, so dass keine Geschwüre (Ulcera) mehr entstehen konnten. Heute gibt es jedoch Medikamente, welche die Säurebildung effizient blockieren.
C. VIPom und Glukagonom
Da auch kleine Tumore sehr frühzeitig Metastasen bilden, ist eine begleitende Chemotherapie neben der symptomatischen Behandlung nötig.
D. Andere endokrine Tumore
Für diese Tumore gibt es kein Standardverfahren, so dass nach eingehender interdisziplinärer Beratung entsprechende chirurgische Verfahren, Strahlen- und Chemotherapie durchgeführt werden.
Zystische Tumore
A. Intraduktale papilläre muzinöse Neoplasie (IPMN)
IPMNs sind meist gutartig, können jedoch auch bösartig entarten. Sie entstehen meist an mehreren Stellen gleichzeitig was die Therapie oft schwierig macht. Betrifft das IPMN den Pankreashauptgang wird heute eine komplette Entfernung angeraten, während im Nebengang lokalisierte IPMNs zunächst beobachtet werden können.
B. Muzinöse zystische Neoplasie (MCN)
MCNs sind in den meisten Fällen gutartig (muzinöses Zystadenom), können aber auch zu einem invasiven bösartigen Tumor entarten (muzinöses Zystadenocarcinom). Die Therapie der Wahl ist die sichere chirurgische Entfernung der Zyste.
C. seröse zystische Neoplasien
Eine bösartige Umwandlung des Tumors ist extrem selten, so dass bei sicherer Diagnose der Gutartigkeit auf eine Operation verzichtet werden kann.
D. solider-pseudopapillärer Tumor (SPT)
Dieser Tumor kann durch eine komplette chirurgische Resektion in den allermeisten Fällen vollständig geheilt werden. Tumorabsiedlungen in anderen Organen sind beim SPT sehr selten.